監修 羽場 康高 社会保険労務士・1級FP技能士・簿記2級

医師の働き方改革により、2024年4月から時間外労働時間の上限が変わりました。本記事では医師の勤務実態や法改正後の変更点をわかりやすく解説します。
医師は勤務実態が把握しにくく、また人手不足等の理由により長時間労働になりがちです。しかし、長時間労働は慢性的な疲労による労働意欲の減退や、過労死につながる可能性があります。
医師の働き方改革が行われる背景や、2024年4月以降に義務化された事項を正しく理解して、働きやすい職場環境を整備することが大切です。
目次
- 2024年4月から始まった医師の働き方改革とは
- 【2024年】医師の働き方改革のポイント
- 医師にも時間外労働の上限規制が適用される
- 医療機関勤務環境評価センターの設置
- 医師の追加的健康確保措置の実施を義務化
- 【2024年】医師の働き方改革に伴う罰則は?
- なぜ医師の働き方改革が行われる?
- 長時間労働の常態化
- 不十分な労働時間管理
- 医師の働き方に関する実態
- 勤務医の多くが24時間連続して休息がとれる日は月4回以下
- 労働時間が長い・とても長いと答えた勤務医は約7割
- 約7割の勤務医が労働時間を減らしたいと思っている
- 医師の働き方改革を進める際の問題点
- 医師という職業は労働時間の実態を把握しにくい
- 医療機関では勤務形態が複雑で労務管理に手間がかかる
- 医療業界では人手が不足している
- 医師の働き方改革に向けて行うべき具体的な取り組み
- 労務管理方法の見直し
- 医師間の業務整理・タスクシフト・タスクシェア
- 勤怠管理を効率化する方法
- まとめ
- よくある質問
- 2024年4月からの医師の働き方改革で何が変わった?
- 医師の働き方改革の背景とは?
2024年4月から始まった医師の働き方改革とは
医師の長時間労働が常態化しており、現在の医療提供体制は医師の自己犠牲のうえに成り立っています。
良質かつ適切な医療を、効率的に提供する体制の確保を推進するため、医師の働き方改革が2024年4月から施行されました。
2019年4月以降、働き方改革によって多くの業種で時間外労働時間の上限が設けられています。しかし建設事業や自動車運転の業務など一部の業種では、上限規制の適用が猶予されていました。医療業界も、上限規制の適用が猶予されていた職業のひとつです。
これまで医師の勤務形態の特殊性等を考慮し猶予されていましたが、2024年4月からは医師にも時間外労働の上限規制が適用され、労働時間の管理が厳格化されています。
【2024年】医師の働き方改革のポイント
医師の働き方改革のポイント
- 時間外労働の上限規制
- 医療機関勤務環境評価センターの設置
- 追加的健康確保措置
医師にも時間外労働の上限規制が適用される
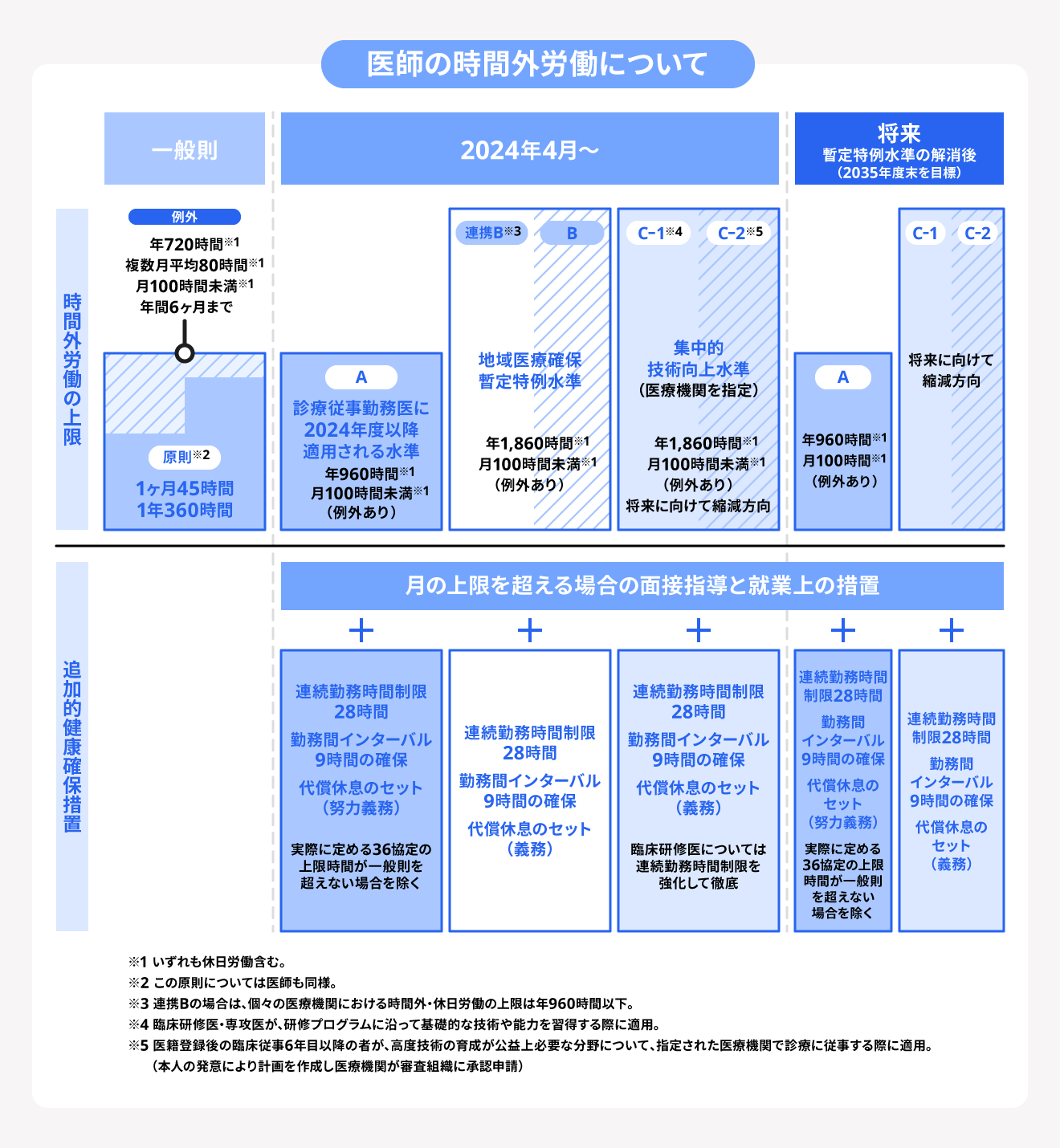
時間外労働時間の上限は一般の業種では年720時間です。しかし医療の公共性や、医療提供体制の確保の必要性等を考慮して、上限が設定されています。
また一部の医療機関では、上限が年1,860時間まで緩和され、原則の上限時間である年960時間より長い時間外労働が認められます。
具体的には医療機関をABCの3つの水準に区分し、B水準とC水準では時間外労働の上限が年1,860時間です(B水準は2035年度末を目標に終了)。
時間外労働時間の上限
| 年間 | 月間 | |
| 原則 | 年960時間 | 月100時間未満 |
| A水準 | 年960時間 | 月100時間未満 |
| B水準・C水準 | 年1,860時間 | 月100時間未満 |
A水準は、診療に従事する勤務医を対象に、2024年度から適用されている水準です。
B水準は、地域医療確保暫定特例水準を指します。三次救急医療機関や規模の大きな二次救急医療機関など、地域医療体制確保の観点から重要と位置づけられる医療機関が該当します。
C水準は集中的技能向上水準を指し、該当するのは医師の育成等を行う研修機関として位置づけられる医療機関です。
都道府県知事により指定された臨床研修プログラムや、日本専門医機構により認定された専門研修プログラムを行う医療機関がC水準に該当します。
医療機関勤務環境評価センターの設置
2024年4月以降、医師の時間外労働の上限は原則として年960時間です。年1,860時間の特例を適用するためには、時間外労働の短縮に向けた取り組みに対して評価を受けなければなりません。
B水準・C水準の指定を受けられないと、長時間労働が必要になる業務に従事する医師の確保ができなくなります。
B水準・C水準の指定を受けるときの手続きの流れは医療機関勤務環境評価センターのサイトに掲載されています。指定を受ける予定の医療機関は手続きの内容を確認しましょう。
医療機関勤務環境評価センター
医師の追加的健康確保措置の実施を義務化
面接指導を行ったり、必要に応じて労働時間の短縮や宿直回数の削減を行ったりなど、就業上の措置を講じる必要があります。
面接指導と就業上の措置はABCいずれの水準でも義務化されているので、該当する医師がいる場合、2024年4月から対応が必要です。
また法改正後は以下が義務化されました。
法改正後に義務化されたこと
- 連続勤務時間制限28時間
- 勤務間インターバル9時間(終業時刻から次の始業時刻までの休息時間)
- 代償休息(休憩時間にやむを得ず仕事に従事した労働時間と同じ時間の休憩時間)
【2024年】医師の働き方改革に伴う罰則は?
医師の働き方改革に伴う罰則
- 6ヶ月以下の懲役
- 30万円以下の罰金
なお労働時間とは、「使用者の指揮命令下に置かれている時間」です。勤務医の場合、病棟業務や外来対応のほか、ガイドラインの勉強や研究活動といった自己研鑽のために時間を割くケースも少なくありません。
自己研鑽の時間を労働に含めるかどうかは、実態に応じて判断しなければなりません。基本的に、上長の命令に基づく勉強会や研究活動は労働時間とみなされます。
また勤務医がほかの医療機関で副業・兼業を行った場合、労働時間は通算されます。
なぜ医師の働き方改革が行われる?
以下でそれぞれ詳しく解説します。
長時間労働の常態化
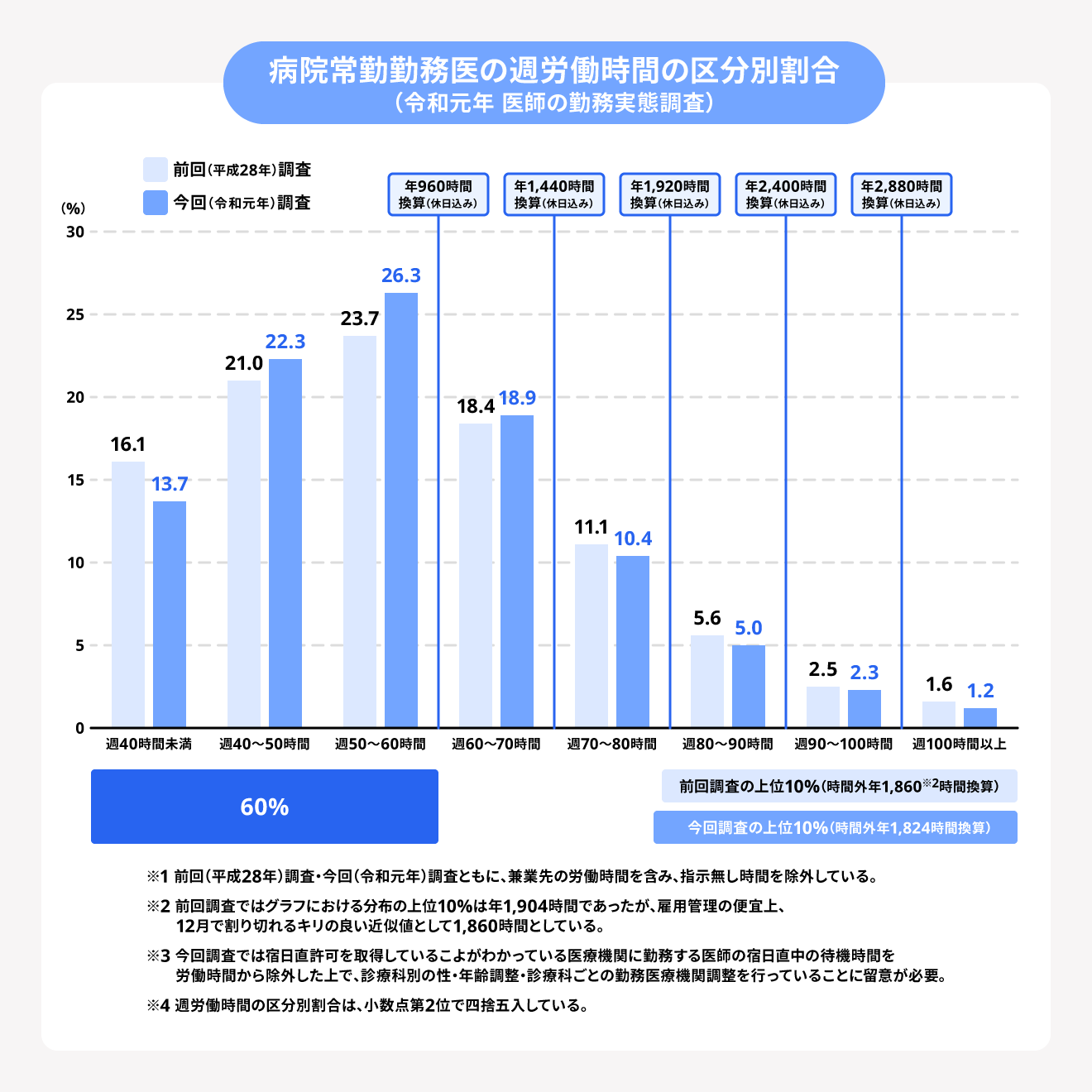
調査結果からは、週労働時間が60時間以上の医師が全体の約4割に迫り、週80時間以上の医師が1割弱いることがわかりました。
日本の医療業界の長時間労働常態化が、働き方改革が行われた理由のひとつとなっていました。
不十分な労働時間管理
また医師の労働時間を正しく把握していない医療機関があることも、医療業界で長時間労働が常態化していた理由のひとつと考えられます。
医療業界に限りませんが、労働時間管理が適切に行われていないのであれば改善が必要です。
長時間労働を行う医師の状況を確認・把握できるように、面接指導を義務化するなど、医師の働き方改革が行われることとなりました。
医師の働き方に関する実態
調査結果を参考に、勤務医の働き方の実態を詳しく解説します。
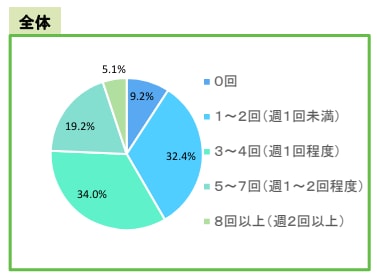
勤務医の多くが24時間連続して休息がとれる日は月4回以下
そのうち、休息の日数が「0回」と回答した勤務医は約10%です。
また、年代別の回答は下表の通りです。
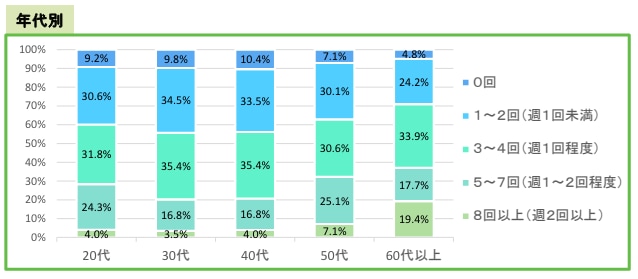
年代別で見ると、1ヶ月における休息が「4回以下」と回答した割合は、30代と40代で多いことがわかります。
働き盛りであり、また子育て世代でもある年齢層の医師のワークライフバランスを確保するには、24時間連続の休息日を増やすための労働時間の見直しが喫緊の課題です。
労働時間が長い・とても長いと答えた勤務医は約7割
年代別の回答は、次のグラフの通りです。
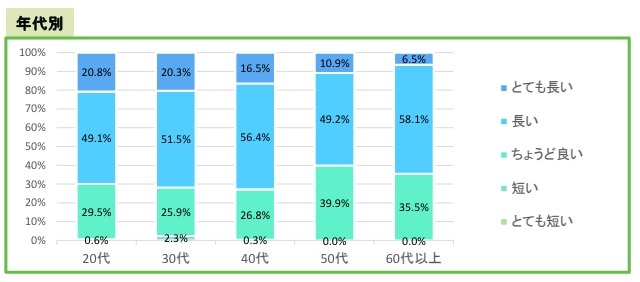
労働時間が「長い」「とても長い」と回答した割合が多かったのは20〜40代の勤務医です。実際に2019年に行われた「医師の勤務実態調査」によると、病院・常勤勤務医の週あたり勤務時間は、20〜40代の層が長い傾向にあります。
また50〜60代では、労働時間が長いと感じている人の割合はやや少なくなっています。ただしどの年代においても、労働時間が「短い」または「とても短い」と感じている勤務医はほとんどいません。
約7割の勤務医が労働時間を減らしたいと思っている
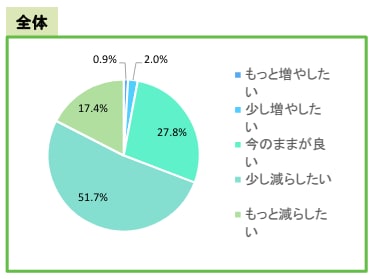
しかし医師の働き方改革を進めるうえで、さまざまなハードルがあります。アンケートでは、次のような課題が挙げられました。
医師の働き方改革の課題
- 医師の人材不足
- 医師への業務集中
- 雇用管理の不徹底
- 周囲の理解不足
医師の働き方改革で、労働環境の改善が期待されますが、上記の課題を解消しなければ働き方改革を推進することは難しいでしょう。
医師の働き方改革を進める際の問題点
医師の働き方改革を進めるうえでの課題は、次の通りです。
医師の働き方改革を進めるうえでの課題
- 医師という職業は労働時間の実態を把握しにくい
- 医療機関では勤務形態が複雑で労務管理に手間がかかる
- 医療業界では人手が不足している
医師という職業は労働時間の実態を把握しにくい
また宿直などは勤務日の状況やお勤め先によって実態が大きく異なり、そもそも実態を把握しにくい側面があります。
法改正によって時間外労働の上限を設定しても、実態を把握できなければ、労働時間の上限を超えているのか分かりません。
改正後の新制度がスタートしても実態が把握できない限りは、目指す医師の働き方改革がうまく進まない可能性が生じます。
医療機関では勤務形態が複雑で労務管理に手間がかかる
それぞれの働き方に応じて勤務データの集計・管理をしなければならず、労務管理業務の負担はどうしても重くなりがちです。
労務管理が不十分だった医療機関は、労務管理体制の見直しや勤務実態の正確な把握のために新たに労務管理業務の追加が必要です。そのため今までより業務量が増え、労務管理業務を担う従業員を中心に負担が増える状況も考えられます。
医療業界では人手が不足している
人手不足が原因で長時間労働の問題が起きているのであれば、問題を解決するためには人手を確保して医師一人あたりの負担を軽減する取り組みが必要です。
2024年4月から適用された時間外労働の上限規制だけでは、十分な効果を得られない可能性があります。
医師の働き方改革に向けて行うべき具体的な取り組み
医療機関が行うべき取り組み
労務管理方法の見直し
労働時間を医師の自己申告で管理している場合は、勤怠システムなどの導入による労働時間管理への切り替えを検討してみましょう。
また変形労働時間制やシフト制を採用すれば、勤務環境の整備につながる場合があるため、労務管理方法の見直しも有効です。
医師間の業務整理・タスクシフト・タスクシェア
宿日直体制の見直しやチーム制の導入などで、特定の医師に業務が集中している状態を改善できる場合があります。
まずは業務が集中している人や業務を引き受けられそうな人を確認し、タスクシフトやタスクシェアができないか検討しましょう。
勤怠管理を効率化する方法
従業員の打刻情報の収集、勤怠情報の確認、休暇管理などには手間と時間がかかります。こうした手続きを効率化したいとお考えの方には、freee人事労務がおすすめです。
freee人事労務には、以下のような特徴があります。
- 打刻、勤怠収集、勤怠・休暇管理をひとつのサービスで管理可能
- 豊富な勤怠打刻手段をご用意
- 充実のサポート体制
さらにワンクリックで給与計算・給与明細発行を実施できるので、労務管理にかける時間を劇的に削減可能です。
また、オンライン上での打刻に加え、店舗やオフィス内に打刻機を設置しオフラインでの打刻もできるよう整備されています。
有人のチャットサポートや、細かい入力項目やアドバイスをわかりやすくまとめた手順動画を用意しているため、ご契約後も安心して利用いただけます。
企業の労務担当者のみなさん、freee人事労務をぜひお試しください。
まとめ
医師は労働時間の実態を把握しにくく、また医療業界では長時間労働が常態化している状況です。長時間労働は労働意欲の減退や、過労死につながる可能性があるので早急に改善しなければなりません。
労務管理方法や業務分担の見直しで、長時間労働を改善できる場合があります。医師の働き方改革が行われる背景や理由を理解したうえで、各医療機関での取り組みが大切です。
よくある質問
2024年4月からの医師の働き方改革で何が変わった?
上限規制が適用され、時間外労働は原則として年960時間までに制限されました。
医師の働き方改革を詳しく知りたい方は「【2024年】医師の働き方改革のポイント」をご覧ください。
医師の働き方改革の背景とは?
医師の働き方改革が実施された理由としては、長時間労働の常態化や不十分な労働時間管理が挙げられます。
医師の働き方改革の背景を詳しく知りたい方は「なぜ医師の働き方改革が行われる?」をご覧ください。
監修 羽場康高(はば やすたか) 社会保険労務士・1級FP技能士・簿記2級
現在、FPとしてFP継続教育セミナー講師や執筆業務をはじめ、社会保険労務士として企業の顧問や労務管理代行業務、給与計算業務、就業規則作成・見直し業務、企業型確定拠出年金の申請サポートなどを行っています。
HP:有限会社ライフスタッフ

